 ジェネリックと先発品の差額は患者自身に負担してもらおうという議論が加熱したけど、見送りになってしまいましたね。すごくいい案だったの思うので残念です。膨れ上がる医療費抑制の最終手段だと思うので、おそかれ早かれこれは導入することになると思う。
ジェネリックと先発品の差額は患者自身に負担してもらおうという議論が加熱したけど、見送りになってしまいましたね。すごくいい案だったの思うので残念です。膨れ上がる医療費抑制の最終手段だと思うので、おそかれ早かれこれは導入することになると思う。
また、議論が再加熱してくることに備えてちょっと復習しておこうと思う。
このページにPDF(先発医薬品価格のうち後発医薬品に係る保険給付額を超える部分の負担の在り方について)で資料がダウンロードできるようになっています。
スポンサーリンク
先発品と後発品は差額実費にする議論の趣旨
先発品は高くて、ジェネリック医薬品は安いですよね。だから、保険給付は安い方のジェネリックの金額までにしておいて、それを超えるぶんは各自で勝手に払いなさいよってことです。
もし病院で入院するときに高級ベッド(個室)を希望したら差額ベット代は実費徴収されますよね。それと同じ考えで、ブランド品(先発品)を使いたければ勝手につかってかまわないけど、もっと安いものがあるのだから、その差額は実費で徴収されます。
薬局に勤務していると高齢者や自己負担金なしの人ほど、先発品を希望したがるのが目につきます。
自己負担割合が少なかったり、無料だったりするとジェネリックにしても、さほど安くならないので自己負担割合が少ない人ほどジェネリック嫌がります。
でも、自己負担割合がすくない人ほどジェネリックにした方が医療費の削減効果が高いですよね。自己負担が少ないってことは誰かがそれを負担しているってことで、それは都道府県であったり国であったりと、その財源というのは言うまでもなく我々が支払っている税金にほかならない。
どっかの都知事が都の税金でファーストクラスの飛行機とかスイートルームで贅沢しまくったけど、いくら無料だからって節約しないと都民は怒っちゃうよね。でも、ファーストとビジネスとの差額と、スイートとエコノミーの差額を実費で支払えば都民も怒らなかったわけです。
ちなみに高齢者で1割負担の人の会計が500円ってなったら、それは医療費にしたら5000円です。会計500円とかそもそも安いから、変更してたかだか数十円のちがいなら誤差範囲と無視されていまいます。
なので数十円が安くなるって制度ではなく、これだけ高くなりますよって制度にするとまた違ってくるとおもう。しかも、その高くなるぶんには保険が効かないからその振れ幅はいままでの10倍です。
差額ベッドとおなじ選定療養というあつかいにしておけば、公費で会計が無料の人も、先発を希望したら差額は有料にできます。生活保護の人だって差額ベッド代は補助されませんよね。
選定療養費にするというのはそういうものです。
ちなみに、さっき特別待遇って記載したけど高齢者の1割っていまはどんどん減ってきて2割になっています。1割の人はホントは2割にしたいんだけど急に倍になったら可哀想だからという理由で最初から1割だった人に限り暫定措置(特例措置)として1割に据え置かれているので、これを特別待遇といわずしてなんというのか。
さー、実例をだして計算してみます。
高齢者の処方箋をテキトーに想像してみる
処方例①
ノルバスク錠5 1錠
ミカルディス錠40 1錠
クレストール錠5 1錠
朝食後 30日分
薬剤料を計算するときは五捨五超入するべきなんだろうけど、誤差範囲なので単純に全量の薬価を先発品と後発品とで比較したいと思う。
先発品
ノルバスク錠5mg/48.7
ミカルディス錠40mg/115
クレストール錠5mg/121.3
合計1日285円
後発品
アムロジピン錠5mg/11.5
テルミサルタン錠40mg/46
ロスバスタチン錠5mg/60.7
合計1日118.2円
30日分なので30倍して、さらに先発品と後発品の差額をもとめる。下一桁うざいので四捨五入します。
先発品8550円 - 後発品3550円 =差額5000円
では、解説していきます。
まず従来制度で1割負担なら855円が薬剤費の負担額です。で、ジェネリックにしたら355円になるから、ジェネリックにすることで500円会計が安くなります。
まずまずの削減ですね。
で、あらたな制度だと差額分が自費での追加徴収になるので、後発品分の薬剤料と追加で5000円がかかります。
355円 + 5000円で5355円ですね。
従来制度で先発品を選んだ場合
先発:855円
後発:355円
新制度(仮)で先発遺品を選んだ場合
先発:5355円
後発:355円
差額自己負担で先発品を選択するとエラいことになりますね。先発品へ信念をもってこだわっている人じゃないと選択できなさそうです。とりあえず先発が安心という人はこの価格負荷にたえられないので、どんどんジェネリックにしていくでしょう。
選定療養費にすれば生活保護だろうが公費負担だろうが、医療保険とは関係ないので別途加算できます。
上記の例で生活保護(12)でうけていたとしましょう。従来制度なら先発品を選択しても”0円”ですが、新制度(仮)ならば選定療養費として5000円を徴収することができます。
お金がある人が先発品を選択して、お金がない人は後発品を選択するというすごく現実的な制度になるとおもう。どちらも効果はかわりないのだから問題ないですよね。
不公平ですかね?
そもそも、負担割合がないという理由で高いものを選ぶという現行制度の方がよほど不公平だとおもいます。
ジェネリック医薬品の価格って複数あるからどれを基準に差額とするか?
たとえば上記のアムロジピン5ですが、一番安いものは1錠11.5円で、高いものだと26.2円です。どちらもジェネリックですが、保険給付できる上限はどれを基準にするべきなのでしょうか?
- 高いものを基準にするか?
- 安いものを基準にするか?
- 薬局で採用しているものを基準にするか?
- 平均値を基準にするか?
この辺が気になるところです。
一番正確にやるなら薬局で採用しているものとの差額を徴収することですが薬局の採用品目には流動性があるので、現実的ではありません。固定値をつかうべきです。
国が節約したいなら一番安いものを基準にすべきだろうけど、高いジェネリックをつかった分も差額支払いでてしまうので薬局の採用しているジェネリックによって会計がかわってしまう。となると、会計無料にするためには薬局は常に一番やすい薬価のものを仕入れておかないといけなくなる。
ここを簡単にするために、ジェネリックというカテゴリーなら高い・安いにかかわらず差額はとらないで、先発品を選択した場合に限り差額を徴収するとするのが単純です。
安い後発品の薬価を固定で使うと、ジェネリックを選択したら薬局にある高い薬価のジェネリックでも保険給付されるのに、先発を選択したら一番安い薬価分しか保険給付されないことになる。
これは平均値をつかっても同じことです。薬局が採用している高いジェネリックでは保険給付されるのに、先発を選択したらそれよりも安い平均値分しか保険給付されない。
これは先発品を選択するものにとっては明らかな不公平です。
となると、国の医療費節約効果はとぼしいものの一番高い薬価分まで保険給付をみとめざるを得ないでしよう。
それでも上記で計算したとおりで削減効果は絶大です。
ちなみに、議事録では平均値をつかってましたが、どうなるんでしょうね。
実費徴収にすれば国が後発品を推奨する理由がなくなる
差額実費徴収の制度を導入した時点で、国は後発品相当分しか給付しなくてすむようになります。先発品との差額はすべて患者もちです。
もうこの制度にした時点で国の医療費はジェネリック相当分しか消費されないので、後発品を推奨する理由がなくなる。薬局や医療機関に導入されている後発品関連の加算はすべて撤廃されることになるでしょう。これは医療機関にとって直接的な減収になります。
同じ理由で薬局もジェネリックを推奨する必要がなくなります。
薬局は率先して後発品をすすめる必要がなくなる
国が推奨しないなら薬局も推奨しません。ジェネリックの提案はするけど推奨はしない。先発品を使いたければ勝手に高いお金を払えばいい。
ジェネリックをすすめる理由がなくなるので、業務的にはスゴく楽になりますが。ただジェネリック推奨のためにもうけられたインセンティブはなくなりますよね。
後発医薬品調剤体制加算は薬局が自主的にジェネリックを進める努力をするように誘導するための加算です。もうこんなのを設けなくても患者主導でかわってくるはずです。
多くの薬局で減収になりますが、不足する医療費を補填するために、どうせ調剤報酬改定でなんらかの点数が削られます。この制度を導入することにより医療費の削減効果がえられればその他の部分での調剤報酬が削られずにすむと前向きに考えときましょう。
薬局の在庫問題
従来制度では、先発品の方が在庫している確率は高くて、後発品の在庫があれば変更可能で、なければ取り寄せです。
薬局では、先発ありきの後発ですが、これが逆になりますね。
後発品を優先して在庫して、先発品があれば選択可能で、ない場合は取り寄せるってことになりそうです。後発品の在庫ありきの考えにシフトしてくはずです。
後発品の方が安いから在庫リスクも減って薬局は助かるはずです。しばらくは、切り替え時の先発品がつかわれなくなるので、その破棄リスクは高まります。
先発品メーカー激おこ
実費になると先発品を選択れば相当のお金がかかります。もう誰も先発品使わなくなってしまいます。
いまでもさまざまな後発品へとシフトする誘導をかけているので先発はだんだんと使われなくなってきているが、徐々になのであるていど対応ができます。しかし、この制度にかえたら著しくバランスが崩れるので、もうだれも先発品つかわなくなります。
オーソライズドジェネリックを発売して後発品からシェアを奪う作戦もあるけど、もうそれだけじゃぁ、対応できない。
一刻も早く新薬の開発が必要になりますがそんなポンポンと出来るようなものでもないですよね。ジェネリックが発売されていない唯一無二のものになれば実費負担制度は除外されるから売れますね。
生活保護の人の不正転売は減ります
生活保護で無料で診察して薬をたくさんもらって、転売するという悪行がしばしばニュースにとりあげられますが、転売するにあたっては人気の薬というのはもちろんあるでしょう。
その人気の薬っていうのはやっぱりブランド品の先発品ですよね。この制度にすると先発品が有料になるので、抑止力になるのではないでしょうか。
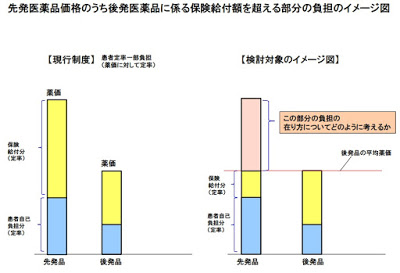
先発品と後発品の差額を患者負担とする考え方について
厚生労働省で公開されている資料をすこしまとめてみる。
論点
① 具体的には、先発品の使用は「選定療養」と位置づけ、後発品の薬価までを保険外併用療養費として給付し、後発品の薬価を超える部分は、医療機関等が患者から徴収する考え方があるのではないか。
② この考え方について、「患者の立場」及び「企業への影響」という観点で考えた場合、以下のような論点があるのではないか。
③ また、制度としては、現行の「選定療養」は、「保険導入を前提としないもの」として、快適性・利便性に係るものや、医療機関の選択に係るもの、医療行為等の選択に係るものが位置付けられている。先発品と後発品は有効成分が同じではあるが、こうした「選定療養」の考え方に合致するか。一方で、先発品という「ブランド」価値を選択していると整理することについてはどう考えるか。
(企業への影響)
・ 先発品の患者負担が増えることを通じて、後発品へのシフトが進み、先発品企業の経営に一定の影響があるのではないか。また、後発品の安定供給にも一定の影響があるのではないか。さらに、先発品企業が先発品の価格を引き下げる行動をとる場合には、後発品企業の経営にも影響があるのではないか。
(患者の立場)
・ 先発品を使用した場合、患者負担がこれまでよりも増えることになる。一方で、後発品を使用すれば患者負担は増えないとも言えるが、どう考えるか。
・ 患者によっては、身体症状等により先発品を使用しなければならない場合がある点について、どう考えるか。
④ 「選定療養」とする案のほかには、先発品と後発品の差額を、定率の自己負担とは別の、法律上に位置付けられた患者負担とする考え方もあるのではないか。この案については、上記の「患者の立場」「産業政策」としての論点のほかに、平成14年健康保険法改正法附則第2条第1項において、「医療保険各法に規定する被保険者及び被扶養者の医療に係る給付の割合については、将来にわたり百分の七十を維持するものとする。」と規定されていることとの関係が問題になる。
とりあえず、早く制度導入して欲しい。
せっかくだから差額負担の例をもうちょっとだしておく。
例:先発品と後発品の差額を実費徴収するといくらになる?
ヒルドイドソフト軟膏 100g
(23.7 - 6.3)×100g=1740円
人気のヒルドイドソフト軟膏も100gもらうのに追加で1740円です。
アレグラ錠60mg 2T×30日
(64.9 - 19.4)×60錠=2730円
花粉症の薬を1ヶ月分を先発でもらうと追加で2730円です。
モーラステープL40 70枚
(40.1 - 11.7)×70枚=1988円
高齢者はシップが大好きで、しかも、シップは先発を希望する人が多いです。で、人気のモーラスを10パックもらうと追加で1988円です。
従来制度では高くなってもいいから先発でという人が先発品を希望します、その振れ幅がおおきくなっただけのことです。
問題はその価格を許容できるかどうかで現行制度と違いはない。